Възможни усложнения при ин витро оплождане: рискове, които трябва да знаете
Ин витро оплождането е медицински метод, показан за двойки, които не могат да забременеят по естествен път, които са диагностицирани с безплодие. По принцип говорим за оплождане на яйцеклетката и сперматозоидите в лабораторията, като в резултат на това ембрионът впоследствие се прехвърля в матката. Процедурата не е без рискове, така че всеки пациент трябва да бъде информиран за възможностите рискове от ин витро оплождане.
Рискове за ин витро оплождане: синдром на хиперстимулация на яйчниците (OHSS)
Синдромът на хиперстимулация на яйчниците (OHSS) е резултат от супрафизиологична стимулация на яйчниците, обикновено по време на индукция на овулация с гонадотропини. Синдромът може да се развие само след лутеинизация, т.е. след прилагане на човешки хорион гонадотропин (hCG).
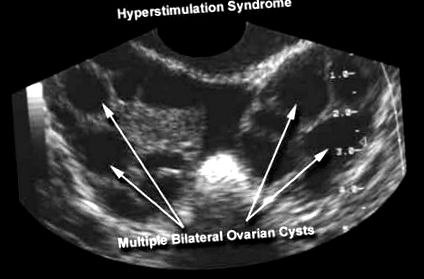
В тежката си форма SHSO предизвиква a масивно уголемяване на яйчниците с множество кисти, хемоконцентрация и натрупване на течност в третото пространство, под формата на асцит, плеврален и перикарден излив и анасарка. Развиващият се клиничен синдром може да бъде усложнен от бъбречна недостатъчност и олигурия, хиповолемичен шок, тромбоемболични феномени, синдром на дихателен дистрес при възрастни (ARDS) и дори смърт.
Синдромът е самоограничаващо се явление, което следва спонтанно след няколко дни, ако пациентът не е бременна. По време на бременност синдромът може да продължи още по-дълго и може да се увеличи по тежест.
Патофизиология на SHSO
Тежестта на симптомите на SHSO е резултат от увеличаване на пропускливостта на капилярите, което кара течността да преминава от вътресъдовото пространство в отделенията на третото пространство. Доказано е, че hCG, заедно със съдов ендотелен растежен фактор (VEGF), ангиотензин II, епителен растежен фактор (EGF), инсулиноподобен растежен фактор I (IGF-I), фактор на растежна трансформация (TGF), растежен фактор тромбоцитен растежен фактор (PDGF), интерлевкин-1 бета и други могат да играят роля при този синдром.
SHSO: класификация
Въпреки че тежестта на SHSO образува непрекъснат спектър и състоянието на жената може да се подобри или да се влоши с течение на времето, направени са няколко опита за класифициране на тежестта. Докато при тези с SHSO поради индукция на овулацията размерът на яйчниците е полезен индикатор за определяне на тежестта на състоянието, той не се отнася за жени, които са имали фоликуларна аспирация, при които тежки форми на заболяването могат да съществуват едновременно с относително незначително уголемяване на яйчниците.
По този начин размерът на яйчниците, най-важният фактор, когато единствената техника е индукция на овулацията, не е окончателен в случай на асистирана репродуктивна технология (ART) и класификацията на OHSS при пациенти, подложени на ART цикли, трябва да се основава повече на клиничната картина и параметрите. лабораторно, а не при уголемяване на яйчниците. SHSO може да бъде класифициран в (1) лека, (2) умерена и (3) тежка. Тежката форма може да бъде допълнително класифицирана в зависимост от тежестта на критичното състояние.
SHSO лечение
При представяне пациентът може да бъде администриран симптоматично лечение след оценка на критичното състояние на хидратация, хемодинамичен статус и данни за асцит, плеврален излив, перикарден излив и тромбоемболия.
Болката може да бъде значителна в случай на СОХС, причинявайки диагностично объркване при съмнения за усложнения на остри кисти. Парацетамол или дипирон (optalgin) могат да бъдат предписани за облекчаване на болката. Използването на нестероидни противовъзпалителни лекарства е противоречиво. Гаденето може да бъде намалено с метоклопрамид (Pramin).
Обикновено SHSO става очевидно в рамките на 3 до 6 дни след приложението на hCG и продължава по-дълго, ако пациентът е заченал в този цикъл. Клиничните характеристики на OHSS обикновено изчезват доста бързо. Курсът му е самоограничаващ се и обикновено изчезва в рамките на две седмици, ако пациентът не забременее. Докато патогенезата на SHSO остава загадъчна, лечението с SHSO остава до голяма степен емпирично.
Кървенето, сред рисковете от ин витро оплождане
По време на транс-вагинална аспирация на ооцита, ръководена от ултразвук, многократни пункции на вагиналната дъга или неправилно боравене и въртене на ултразвуковата вагинална сонда, докато вкарвате аспирационната игла през вагиналната дъга, могат да наранят или разкъсат вагиналната лигавица., яйчници, интраабдоминални органи или кръвоносни съдове.
Кървенето от вагиналната дъга е a обща последица от събирането на яйца, като съобщената честота е от 1,4 до 18,4%. В повечето случаи вагиналното кървене спира спонтанно в края на процедурата. В случаите, когато не е спряло, трябва да се идентифицира мястото на кървене, последвано от прилагане на натиск с гъба за форцепс или вагинална тампонада. Ако това не успее или разкъсването е широко и дълбоко, ще е необходимо да се зашие.
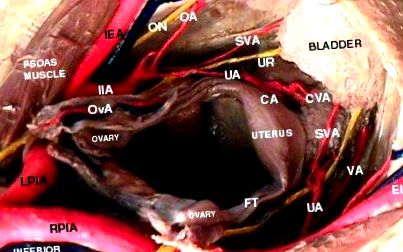
Трансвагиналната аспирация на ооцита може също да причини кървене, ако тазовите кръвоносни съдове интраперитонеална и ретроперитонеална са засегнати или ако фината съдова мрежа около пробитите яйчникови фоликули е повредена. Съобщаваната честота на интра или ретроперитонеален кръвоизлив варира между 0,1 и 1,3%.
Интраперитонеално кървене има тенденция да бъде тежък, с остро хемодинамично влошаване, докато репроперитонеалното кървене се появява по-късно и по-бавно.
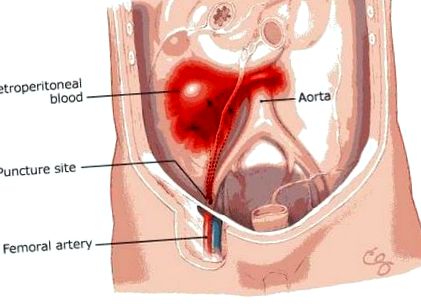
Интраперитонеално кръвоизлив Трябва да се подозира веднага след събирането на яйца, ако пациентите се оплакват от слабост, замаяност, диспнея или тахикардия и анемия. Намалената концентрация на хемоглобин е непосредствена индикация за кръвопреливане. Ако хемодинамичното влошаване продължи или се появи остра коремна болка, се изисква диагностична лапароскопия или лапаротомия с последваща хомеостаза.
Рискове от ин витро оплождане: инфекции
Тазовото възпалително заболяване е a рядко усложнение на трансвагинална аспирация или трансфер на ембриони с ориентирани с ултразвук ооцити с докладвана честота от 0,2 до 0,5%. Това се дължи главно на факта, че в повечето IVF програми пациентите са получавали или профилактичен антибиотик в резултат на процедурата.
Признаци и симптоми на възпалително заболяване на таза са: треска, коремна болка и дизурия. Това обаче не изключва окултна субклинична бактериална колонизация, която може да повлияе на успеха на имплантирането на ембриона.
Аспирацията на яйцеклетки може също да доведе до развитие на тубо-яйчников или тазов абсцес, което е тежко усложнение на процеса и може да доведе до операция с аднексектомия.
Механизми на инфекция
По време на трансвагинална аспирация случайният транспорт на игла на цервиковагиналната флора в тъканите на яйчниците може да причини едностранен или двустранен оофорит и случайна пункция на замърсен или стерилен хидросалпинкс салпингит.
Някои автори приписват тазовата инфекция на заразени ендометриозни кисти или тубо-яйчников абсцес след аспирация на ендометриома или по-рядко на случайна пункция на червата. Тазовата инфекция може да възникне като a пряка последица от трансцервикалната ТЕ. Това се доказва от случаи, съобщени от BIP в резултат на ТЕ от агонаден донор - получаване на яйцеклетката или по време на криоконсервирана ТЕ.
Ефектът от острата тазова инфекция върху резултата от IVF-TE
Появата на BIP в критичния момент на имплантацията може да доведе до неуспех на зачеването. Тази констатация има няколко възможни обяснения, както е описано подробно по-долу.
бактерии които освобождават ендотоксини, могат да бъдат въведени в перитонеалната кухина по време на възстановяването на реколтата от ооцити и в маточната кухина или фалопиевите тръби по време на TE.
Бактериите предизвикват верига от събития, които водят до активиране, пролиферация и диференциация на лимфоцитите и производството на специфични антитела и различни цитокини.
Освен пряката им роля за имплантацията и ранното ембрионално развитие, цитокини може да доведе до покачване на температурата и косвено да повлияе на IVF-TE резултата.
Лечение на инфекции
Потенциалът за интраперитонеално бактериално замърсяване доведе до рутинната употреба на профилактични антибиотици и вагинална дезинфекция.
Тазово възпалително заболяване или тубо-яйчников абсцес след OPU изисква a точна диагноза и а своевременно лечение с антибиотици широк спектър. При наличие на тазов абсцес, който е по-голям от 8 см или който не реагира на лекарства, трансвагиналният или перкутанен дренаж е лечение по избор, с интракавитарна инстилация със или без ултразвуково насочване на комбинация от антибиотици. Понякога е необходима хирургична лапароскопия или лапаротомия за отстраняване на абсцеса или за отстраняване на заразени или придатъчни тръби.
Рискове от ин витро оплождане: извънматочна бременност
Допълнителната маточна бременност е имплантиране на бластоциста на всяко място, различно от вътрешната обвивка на матката. По-голямата част (95%) от извънматочна бременност се появяват във фалопиевата тръбаа. Те обаче могат да се появят и на други места, като яйчниците, шийката на матката и коремната кухина.
Честотата на SEU е по-висока при бременности, произтичащи от асистирани репродуктивни техники (ART), отколкото при спонтанна бременност.
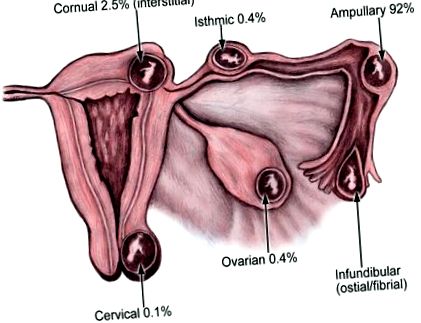
Други предпочитани фактори за извънматочна бременност са:
- предишен sEU;
- салпингит;
- c предишна операция на фалопиевата тръба;
- перитубарни сраствания;
- лезии на таза, които изкривяват фалопиевите тръби;
- нормалното развитие на фалопиевите тръби;
- засегната подвижност на фалопиевите тръби.
Честотата на SEU след IVF варира между 2,1 и 94% от клиничната бременност. През 1996 г. Обществото за асистирани репродуктивни технологии (SART) отчита намаляване на честотата на SEU до 0,8% от прехвърлянията и 1,6% от бременностите, в сравнение с 0,9% и 2,8% през 1995 г., съответно. се дължи на намаляването на дела на двойките с фалопиеви тръби - фактор на безплодие след лечение с ин витро оплождане и с едновременното увеличение на двойки с мъжки фактор на безплодие.
Извънматочна бременност те не могат да продължат до раждането (срок). Лечението на извънматочна бременност варира в зависимост от това колко медицинско е стабилна жената и размера и местоположението на бременността.
Ранно лечение на извънматочна бременност с метотрексат антиметаболит, който действа чрез инхибиране на метаболизма на фолиевата киселина. Този метод на лечение се оказа жизнеспособна алтернатива на хирургичното лечение от 1993 г. Ако се прилага в първата част на бременността, метотрексат може да наруши растежа на нарастващия ембрион.
- Силен синдром на разклащане на бебето - опасност, която може да коства живота на бебето
- Спасете живота си Яжте моцарела и домати!
- Историята на Мери, оперирана за херния на лявата диафрагма на 4-ия ден от живота на кралица Мария
- Шайлин Удли; Терапията промени драстично живота ми; Андреа Райку
- Простуда и грип 9 храни, които трябва да ядете, когато сте болни