ФОКАЛНА ГЛОМЕРУЛОСКЛЕРОЗА (GSF)
ФОКАЛНА ГЛОМЕРУЛОСКЛЕРОЗА (GSF)
Фокалната гломерулосклероза се счита от някои автори за отделна анатомо-клинична единица, а от други автори за неспецифична хистологична лезия, в допълнение към други основни лезии (гломерулонефрит с минимални лезии или гломерулонефрит с мезангиална пролиферация).
Честота: GNFS представлява 10 - 20% от SN при възрастни.
Клинични и биологични прояви:
GNFS е по-често при мъжете. GSFS се проявява като нечист нефротичен синдром (неселективна протеинурия, хематурия - в повечето случаи, хипертония - рядко, бъбречна недостатъчност) или под формата на изолирана асимптоматична протеинурия.
Началото на протеинурия е коварно, при липса на утаяващи фактори.
IgG е малко нисък, комплементът е нормален, GFR е нормален или нисък.
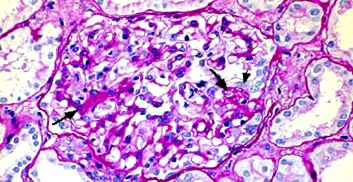
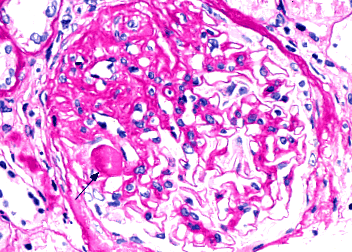
При светлинна микроскопия (MO) (вж. Фигури 3 и 4): лезии на фиброза и хиалиноза, които засягат част от гломерулите (фокален характер), всички гломерули (глобален характер) или само част от капилярните бримки на гломерулите (сегментен характер) . Повредените гломерули са заобиколени от нормални гломерули, с минимални лезии или мезангиална пролиферация.
При електронна микроскопия (ME): сливане на подоцитни процеси, мезангиална диодна хиперплазия с нарастваща мезангиална матрица, мезангиални и субендотелни гранулирани отлагания.
При имунофлуоресценция (IF) (виж фигура 5): сегментни отлагания на Ig M и C3, гранулиран тип, в зоните на фиброза и хиалиноза.
 |
 |
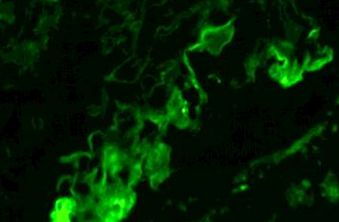 |
Фигура 5: IgM депозити в GSFS
Еволюцията обикновено е неблагоприятна, прогресираща до хронична бъбречна недостатъчност.
Повечето пациенти не реагират на кортикостероиди и имуносупресори.
Отрицателните прогностични фактори са представени от:
задържане на азот в началото;
наличието и степента на интерстициална фиброза.
Възможности за развитие на GSFS при имуносупресивно лечение:
Непатогенно лечение е обсъждано по-рано.
Патогенно лечение = КОРТИКОТЕРАПИЯ
Индукция на ремисия: при млади възрастни атакуващата доза - преднизон 1 mg/kc/ден (максимум 80 mg/ден) при еднократно приложение. Тази доза се поддържа, докато се постигне ремисия и още 1-2 седмици след ремисия.
Продължителността на кортикостероидното лечение с атакуващата доза може да бъде 4 месеца, след което в случай на персистиране на нефротичен синдром се декларират кортикостероиди.
При възрастните хора се препоръчва атакуващата доза - преднизон 1 - 2 mg/kc/ден алтернативно в продължение на 4 - 5 месеца, за да се избегнат страничните ефекти от терапията с кортикостероиди.
В случай на противопоказания за терапия с кортикостероиди (особено при пациенти в напреднала възраст), индукцията с AZATHIOPRINE 100 mg/ден се поддържа за продължителност 12-18 месеца.
След периода на индукция (докато се постигне ремисия, 2 седмици след ремисия или 4 месеца) намалете дозата на преднизон до 0,5 mg/kc/ден или 60 mg/2 дни, дозата се поддържа 6-8 седмици. Впоследствие преднизонът се намалява постепенно, 5 mg на всеки 4 -7 дни, в продължение на още 6 -8 седмици.
В случай на рецидиви предпочитани са следните възможности за лечение. При пациенти без чести рецидиви, лечението с PREDNISON е идентично по доза и продължителност на това, използвано във фазата на индукция. При пациенти с чести рецидиви или при пристрастени към кортикостероиди се използват цитотоксични средства (ЦИКЛОФОСФАМИД 2-2,5 mg/kc/ден, ХЛОРАМБУЦИЛ 0,1 - 0,2 mg/kc/ден 8 -12 седмици) или ЦИКЛОСПОРИН 5 mg/kc/ден 1 година.
В случай на кортикостероидна резистентност терапевтичното решение ще бъде взето в зависимост от размера на протеинурията. При пациенти, при които протеинурията и нейните последици не са важни, се предпочита непатогенно симптоматично лечение.
При пациенти с тежка протеинурия могат да се използват 2 режима на лечение:
режимът PONTICELLI (вж. мембранен GN), който последователно свързва месечните цикли на метил-преднизолон с циклофосфамид или хлорамбуцил;
Режимът PONTICELLI се състои от прилагане на кортикотерапия в продължение на 6 месеца (метилпреднизолон 1g iv три последователни дни, последвано от преднизон 0,4 mg/kc/ден перорално, 27 дни, месеци 1, 3 и 5) алтернативно с циклофосфамид (2, 5 mg/kc/ден, 30 дни) или хлорамбуцил (0,2 mg/kc/ден, 30 дни), месеци 2, 4 и 6.
метилпреднизолон пулсира 30 mg/kc, свързани с цитотоксичните вещества.
- Фокална и сегментарна гломерулосклероза (GSFS)
- Сегментарна фокална гломерулосклероза - общност
- Какво е гломерулосклероза, естествено лечение на здравето на бъбреците
- СНИМКА; ВИДЕО Лудогорец; Стяуа 1-0, 6-5 на дузпи
- Дивертикулит Причини, симптоми и профилактика Вашата аптека